Artiklen er skrevet af: Charlotte Walsøe klinisk sygeplejespecialist MKS, Afdeling for Operation, Bedøvelse og Intensiv behandling, Hjertecentret, Rigshospitalet (charlotte.walsoee@regionh.dk).
Der opereres i gennemsnit et barn med kongenit (medfødt) hjertesygdom om dagen på Afdeling for Operation, Bedøvelse og Intensiv behandling, Hjertecentret, Rigshospitalet. Det er ofte langvarige indgreb med brug af Cardio Pulmonary Bypass (CPB), hvor børnene ligger på operationslejet i mange timer og er i risiko for at udvikle tryksår både i det per- og postoperative forløb.
Inden selve operationens start lejres børnene efter generel erfaringsbaseret vejledning for lejring (se faktaboks 1 og 2).
Operationslejet er opvarmet inden barnet kommer på operationsstuen.
Der anvendes trykaflastende viskoelastisk skumpuder, gelé pøller eller andet aflastende materiale til at trykaflaste arme, ben og hoved. Der findes trykaflastende puder i flere størrelser.
Anæstesi og operationssygeplejersken lejrer barnet i fællesskab og vurderer, hvordan det enkelte barn skal lejres. I udgangspunkt lejres børnene med hovedet tippet let til venstre side således, at øret er fri fra underlaget og slanger kan placeres uden træk på næsefløj. Armene lejres ned langs siden. Spædbørn lejres med skumklude om ekstremiteterne, som beskyttelse mod medicinsk udstyr, hæle aflastet med skumklude og benene i frøstilling. Ved større børn anvendes gele eller viskoelastisk skumpuder under hoved, knæ og hæle.
• Børn op til 70 cm lejres i en Air Shield på en trykaflastende foam madras
• Børn fra 71 cm til max 130 cm lejres i en juniorseng på en standard foam madras
• Børn på mere end 131 cm lejres i en voksen seng med foam madras eller ved behov for trykaflastning på en dynamisk vekseltryks madras.
Børnenes forløb på operations – og intensiv afsnittet er to separate forløb, hvor feed-back fra intensivt afsnit til operationsafsnittet om udvikling af tryksår efter operation, ikke forekommer systematisk.
I september 2021 indledtes del 1 af et kvalitetsudviklingsprojekt med fokus på lejring og udvikling af tryksår i forbindelse med operation på børn med kongenit hjertesygdom og det postoperative forløb på intensivt afsnittet.
Projektet er et samarbejde mellem anæstesi, operation og intensivt afsnittene. I 2. del af projektet vil der være fokus på de fund, der konkluderes ud fra opgjorte data.
Der er i mange år forsket i forebyggelse af tryksår hos voksne og udarbejdet retningslinjer både nationalt og internationalt, mens guidelines og forskning i forebyggelse af tryksår hos børn mangler (Shields 2020, Kulik et al 2019, Levy et al 2015).
Børn er blevet opfattet som ”små voksne” og har dermed modtaget den samme pleje og behandling, som en voksen patient. I European Pressure Ulcer Advicery Panel (EPUAP) guidelines 2014 er et kapitel dedikeret specifikt til børn, der anbefaler at følge vejledning for voksne, da disse generelt også er egnede til børn (EPUAP 2014). I EPUAP guidelines 2019 anbefales opmærksomhed på flere områder relateret til børn. Herunder hudens modenhed og brug af medicinsk udstyr, specielt ved iltterapi med brug af iltmaske og næsekateter (EPUAP 2019). Der er kommet større fokus på nødvendigheden af forskning i forebyggelse af tryksår hos børn og EPUAP, National Pressure Ulcer Advicery Panel (NPUAP) og World Union of Wound Healing Societies (WHUHS) har gennem de seneste år haft fokus og opmærksomhed på børn og tryksår og ikke mindst den sparsomme viden, der findes (Delmore et al. 2019).
I Danmark har fokus ligeledes været på de voksne og trykskader hos børn kan være underrapporteret (Søgaard og Ahm Sørensen 2019). Børns hud er ikke fuldt udviklet og er mere vulnerabel, sensibel og let irritabel end voksen hud (Vocci 2018). Specielt neonatale børn og børn under 2 år er i risiko, da hudens yderste lag ikke beskytter huden mod tab af varme og væske (Delmore et al 2019). Nyfødte og for tidlig fødte børns hud har en lettere syrefilm på overfladen, som beskytter huden og ændringer i PH kan medføre, at hudens naturlige barriere kompromitteres (Delmore et al 2019). Derudover har nyfødte og for tidlig fødte børn minimalt subcutant fedt ved fødslen (Levy et al 2015). Både lidt og meget subcutant fedt udgør en risiko for tryksår. Generelt har børn mindre muskelvæv end fedtvæv, og fedtvæv deformerer lettere end muskelvæv (Ibid).
Procentdelen af børn, der udvikler tryksår, er større hos børn indlagt på intensivt afsnit sammenlignet med generelle pædiatriske afsnit og øges yderligere hos børn med medfødt hjertesygdom (Kulik 2019) (se Figur 2).
I flere studier undersøges hvilken aldersgruppe, der er i størst risiko for at udvikle tryksår. Studierne har forskellig størrelse og fund. Razmus and Bergquist-Beringer studiet tog udgangspunkt i data fra the National Database for Nursing Quality Indicators (NDNQI) med data fra 678 pædiatriske afdelinger og 39.984 børn fra 1 dag til 18 år (Razmus and Bergquist-Beringer 2017). De konkluderede, at børn var i større risiko for at udvikle tryksår jo ældre de var og fandt, at prævalensen hos børn mellem 9-18 år var 1,6% og børn mellem 5-8 år 1,4%.
Børn indlagt på intensive afdelinger var i større risiko end børn indlagt på andre pædiatriske afdelinger (ibid). Et irsk cohorte studie med 77 inkluderede børn indlagt på intensiv afdeling både af medicinske årsager og efter operation, finder at børn, i modsætning til den voksne population, er i større risiko for udvikling af tryksår jo yngre de er (Smith et al 2019).
Et amerikansk multicenter prospektivt cohorte studie med 279 inkluderede børn med medfødt hjertesygdom fandt, at i gruppen af børn preterm < 1 måned udviklede 22% tryksår, i gruppen mellem 1 måned til 8 år udviklede 41% tryksår og i gruppen mellem 9-21 år med 37% (Kulik et al 2019). Der er mange forskellige faktorer, der udgør en risiko i forhold til børns udvikling af tryksår. Flere studier finder, at medicinsk udstyr er den største årsag til udvikling af tryksår (Smith et al 2019, Søgaard og Ahm Sørensen 2019, Kulik et al 2019). Kulik fandt en prævalens på tryksår udviklet under indlæggelse på 9,7%, hvor 74,4% af tryksårene var relateret til medicinsk udstyr (Kulik et al 2019). Ansigt og occiput er specielt udsat for tryk både på grund af medicinsk udstyr og som følge af lejring relateret til det kirurgiske indgreb, da barnets hoved proportionelt er en del større og tungere i forhold til resten af kroppen sammenlignet med en voksen (Levy et al 2015). Dette sætter barnet i risiko for permanente ar og dermed negativ påvirkning af barnets bodyimage (Smith et al 2019, Anthony 2017).
Børn med medfødt hjertesygdom monitoreres tæt med brug af en del medicinsk udstyr både under operationen og i det postoperative forløb på intensiv afsnittet (faktaboks 3).
I forbindelse med det operative indgreb anlægges: • KAD • CVK • Tube • A-kanyle • Sonde • EKG elektroder • SAT måler • Eksterne pads • Neutral plade under os sacrum/nates
Under det operative indgreb anlægges: • Paceelektroder • Pleuradræn
Udover de ovenfor beskrevne risikofaktorer kan flere andre faktorer være medvirkende årsag til udvikling af tryksår hos børn (Razmus 2018). (se Figur 1)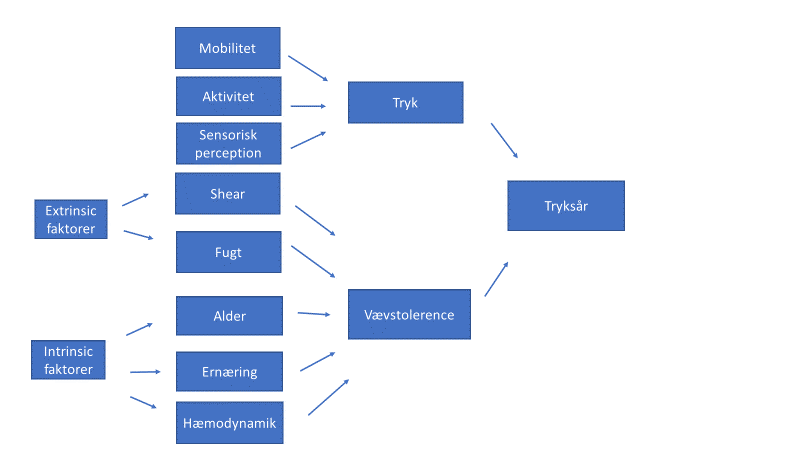
Figur 1 – Risikofaktorer, pædiatri generelt (Razmus 2018).
Yderligere risikofaktorer er faktorer, relateret til den per- og postoperative periode, som udgør en risiko specifikt for børn med kongenit hjertesygdom (Shields 2020). (se Figur 2)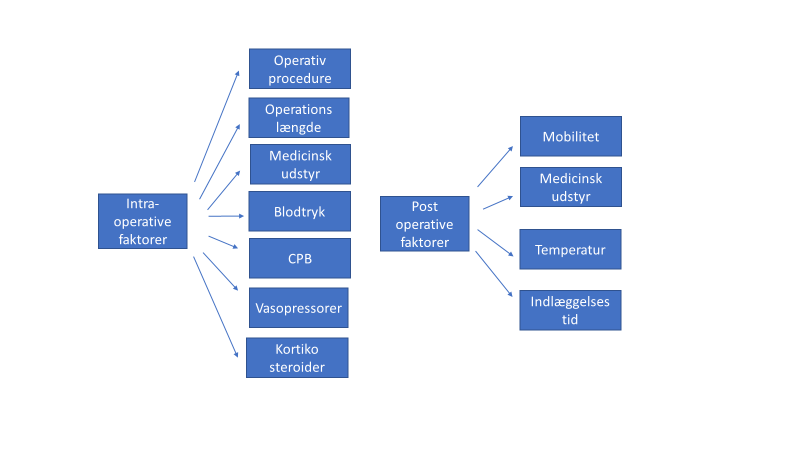 Figur 2, Risikofaktorer i den per- og postoperative periode (Shields 2020).
Figur 2, Risikofaktorer i den per- og postoperative periode (Shields 2020).
Kvalitetsudviklingsprojekt
Projektet er delt i 2 dele, som præsenteres enkeltvis.
Del 1: undersøger om børn udvikler tryksår i den per- og postoperative periode. På operationsstuen hudinspicerer og registrerer operationssygeplejersken data med hjælp fra anæstesisygeplejersken og perfusionisten. Barnet hudinspiceres før og efter operationen samt en gang dagligt på intensivt afsnit. Der registreres placering af tryksår, årsag til tryksår og tryksårskategori. Yderligere faktorer, der kan relateres til udvikling af tryksår (faktaboks 4) samt lejring og lejringsudstyr anvendt under operationen registreres. På intensivt afsnittet registreres, udover den daglige hudinspektion, hvilken madras barnet ligger på og andre lejringstiltag.
Projektet opgøres efter inklusion af 100 børn. Hvis der kun er inkluderet få børn i en eller flere af aldersgrupperne (faktaboks 5) fortsætter projektet med inklusion af de manglende grupper indtil minimum 20 børn i hver aldersgruppe.
Del 2: 2. del af projektet planlægges, når data fra 1. del er opgjort. Del 2 vil have fokus på de fund, der konkluderes ud fra opgjorte data og interventioner i forhold til disse. Hvis opgørelse af data viser, at børnene udvikler tryksår, undersøges årsagssammenhænge og forebyggelse.Nuværende lejring af børn til operation vurderes og revideres i forhold til opgjorte data.

Ariklen er redigeret af Faglig redaktør, cand. cur. Carsten Michel Pedersen
Litteraturliste
- Anthony, Denis 2017. What do we know about pediatric pressure ulcer risk assessment? Wounds UK. Vol 13 No 1 2017
- Kulik et al 2019. Hospital-Acquired Pressure Injuries in Children With Congenital Heart Disease: Prevalence and Associated Factors. www.pccmjournal.org – November 2019, Volume 20, Number 11
- Delmore et al. 2019. Pressure Injuries in the Pediatric Population: A National Pressure Ulcer Advisory Panel White Paper. Advances in Skin&Wound care Vol 32 no 9.
- Levy et all. 2015. Adjustability and Adaptability Are Critical Characteristics of Pediatric Support Surfaces. Advances in wound care volume 4, number 10.
- EPUAP 2014. Prevention and Treatment of Pressure Ulcers: Quick Reference Guide
- EPUAP 2019. Prevention and Treatment of Pressure Ulcers: Quick Reference Guide
- Razmus, I and Bergquist-Beringer, S 2017. Pressure Injury Prevalence and the Rate of Hospital- Acquired Pressure Injury Among Pediatric Patients in Acute Care. J Wound Ostomy Continence Nurs. 44(2):110-117.
- Razmus Ivy 2018. Factors Associated With Pediatric Hospital-Acquired Pressure Injuries. J Wound Ostomy Continence Nurs. 2018;45(2):107- 116
- Shields, A 2020. Risk factors associated with pressure injury in pediatric congenital heart disease patients. Duquesne University. A partial fulfillment of the requirements for the degree of Doctor of Philosophy. https://dsc.duq.edu/cgi/viewcontent.cgi?article=2886&context=etd
- Smith et al 2019. Cohort study to determine the risk of pressure ulcers and developing care bundle within a pediatric intensive care unit setting. Intensive and Critical Care Nursing 53 (2019) 68-72.
- Søgaard og Ahm Sørensen 2019. Trykskader hos børn er underrapporteret. Ugeskrift for læger oktober 2019
- Vocci, M C et al 2018. Pressure Injury in the Pediatric Population: Cohort Study Using the Braden Q Scale. Advances in skin and wound care. Vol 31 No 10