Artiklen er skrevet af Pia Christiansen, Specialeansvarlig Anæstesisygeplejerske, Aalborg Universitets Hospital, Anæstesi, Thisted.
Artiklen er skrevet af Pia Christiansen, Specialeansvarlig Anæstesisygeplejerske, Aalborg Universitets Hospital, Anæstesi, Thisted.
Abstract
Ondt i halsen og hæshed er almindelige gener efter intubation i forbindelse med anæstesi. I et randomiseret, kontrolleret forsøg, blindet for patienter, opvågningspersonale og forskere undersøgte vi, hvorledes tubestørrelsen havde betydning for 236 patienters oplevelse af ondt i halsen og hæshed efter intubation i forbindelse med elektiv kirurgi. Patienterne blev randomiseret til en tube størrelse 6,0 eller 7,0 mm til kvinderne og 7,0 eller 8,0 mm til mændene. Vi fulgte patienterne over flere dage, hvor de registrerede deres gener således: før anæstesi og 2, 5, 12, 24, 48, 72 og 96 timer efter anæstesiafslutningen. Resultaterne viste, at der efter intubation med den mindste tubestørrelse for kvinder og mænd, var en signifikant reduktion af patienternes gener med oplevelse af ondt i halsen og hæshed.
Introduktion
Ondt i halsen og hæshed er almindelige gener efter endotracheal intubation (1-3). Disse gener kan forlænge patientens restitution og medvirke til, at patienten oplever sin operation og bedøvelse med mindre tilfredshed (4). Forekomsten af ondt i halsen beskrives i flere studier som værende 10 – 72%, mens hæshed opleves hos 40 – 59 % af patienterne (2-7). De mest almindelige faktorer forbundet med postoperative halsgener er kvindekøn, rygehistorik, anæstesiens varighed, postoperativ kvalme, naturlige tænder og blodspor på tuben efter ekstubation (6,8,9). Derimod ser anæstesipersonalets faglige erfaring ikke ud til at have indflydelse på forekomsten af ondt i halsen (2,3).
Det er dokumenteret, at valg af en mindre tubestørrelse samt et stabilt cuff-tryk på 20 – 30 cm H2O reducerer forekomsten af ondt i halsen og hæshed sammenlignet med traditionel Pilot Ballon Palpations metoden (7,10). Yderligere påvirker en mindre tubestørrelse ikke sikkerheden for patienten under anæstesi eller øger risikoen for perioperativ skade på patientens luftveje hos voksne, der gennemgår elektiv kirurgi (11). Det kan dog være svært at finde dokumentation for de anbefalede tubestørrelser til kortvarig intubation i forbindelse med anæstesi. De typisk anvendte størrelser ser dog ud til at være 7,0 mm for kvinder og 8,0 mm for mænd (12).
Et systematisk review og meta-analyse omfattende 509 kvindelige patienter viste, at brug af tube størrelse 6,0 mm var forbundet med en lavere forekomst af ondt i halsen (5). Et andet studie angav, at flere kvinder end mænd har risiko for udvikling af ondt i halsen og hæshed efter endotracheal intubation (9).
På baggrund af ovenstående igangsatte vi på anæstesiafsnittet i Thisted, Aalborg Universitetssygehus et studie, hvis formål var at undersøge, hvorvidt tubestørrelsen har betydning for patienternes oplevelse af ondt i halsen og hæshed efter kortvarig intubation i forbindelse med anæstesi til elektiv kirurgi. Samtidig ville vi undersøge, hvorvidt der er forskel på kvinder og mænds oplevelse af ondt i halsen og hæshed.
Metode
Studiet blev udført fra januar 2019 til november 2020 på i alt 236 patienter som undergik elektiv kirurgi på Aalborg Universitetshospital, Thisted og Regionshospitalet Nordjylland, Hjørring. Studiet blev udført i henhold til Helsinki-deklarationen, og var godkendt at Den Videnskabsetiske Komité for Region Nordjylland (N-20180078), Datatilsynet (2008-58-0028) og registeret på ClinicalTrials.gov (NCT04184778).
Patienter over 18 år som var raske baseret på American Society of Anaesthesiologists (ASA) score på 1-2 og som var planlagt til at undergå elektiv kirurgi, hvor bedste luftvejshåndtering er intubation, blev inkluderet fra følgende specialer: gynækologi (n = 88), parenkym kirurgi (n = 85) og ortopædi (n = 63). Patienter blev ekskluderet, hvis de have en aktuel øvre luftvejsinfektion, bekræftet demens diagnose, en Simplified Airway Risk Index (SARI) > 4, BMI >35, behov for akut indledning til anæstesi, eller blev forsøgt intuberet mere end 2 gange.
De inkluderede patienter blev via REDCap (Research Elektronic Data Capture-applikation) randomiseret til 4 grupper, baseret på køn og størrelsen af endotrachealtuben (6 eller 7 mm for kvinder og 7 eller 8 mm for mænd) med minimum 55 deltagere i hver gruppe.
Standardprocedure for præ-medicinering, postoperativ kvalme/opkastnings profylakse (PONV), lokalbedøvelse og selve anæstesiforløbet blev udført i de to afsnit: Patienterne var monitoreret efter normal standard. Den frie luftvej blev sikret via luft i tubens cuff og trykket her blev holdt stabilt til 20 – 30 cm H2O og kontrolleret 2 gange under anæstesien. Standardprocedure for behandling af postoperative smerter blev fulgt både for de to opvågningsafsnit såvel som efter udskrivelse til hjemmet. Tiden under anæstesi, anæstesisygeplejerskens erfaring opgjort i antal år, dosis Ultiva og evt. brug af relaksantia under intubation, brug af stilet og anlagt ventrikelsonde, blev også registeret, men er ikke rapporteret her.
Patienterne rapporterede deres oplevelser af ondt i halsen og hæshed på et spørgeskema via en 4-punkts Likert skala: 0 = ingen smerter i halsen, 1 = mild, mindre end en let forkølelse, 2 = moderat, som en almindelig forkølelse og 3 = svær (som en halsbetændelse), før anæstesi og 2, 5, 12, 24, 48, 72, og 96 timer efter anæstesiafslutningen. De blev kontaktet af anæstesisygeplejersken telefonisk 8-12 dage efter udskrivelsen for at indberette deres svar.
Resultater
261 patienter blev inkluderet i studiet i perioden. Heraf blev 10% ekskluderet enten fordi der blev konverteret til larynxmaske, ASA score >2, manglende information af patienten, eller fordi det ikke lykkedes at kontakte patienten via telefon efter udskrivelse.
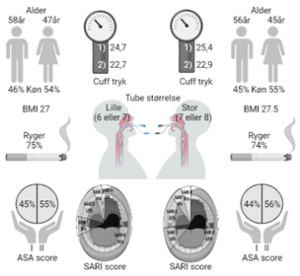
Af de 236 patienter inkluderet var 53 % kvinder. Kvinder og mænd blev ligeligt fordelt til lille (6,0 eller 7,0) eller standard (7,0 eller 8,0) tubestørrelse. Der var ingen signifikant forskel mellem de fire grupper ift. alder, BMI, rygerstatus, ASA og SARI score, cuff-tryk, operationsprocedurer, tiden med intubation, antal intubationsforsøg eller brug af stilet. se Figur 1.
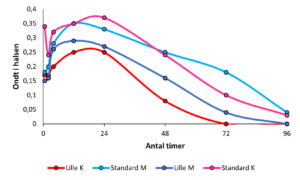
For kvinderne viste resultaterne en oplevelse af en signifikant mindre grad af ondt i halsen ved intubation med den mindste tubestørrelse, hvorimod der ikke var forskel på den oplevede grad af hæshed mellem tubestørrelser 6 og 7 mm.
For mændene viste resultaterne en oplevelse af signifikant lavere grad af hæshed efter intubation med den mindste tubestørrelse, hvorimod der ikke var forskel på den oplevede grad af ondt i halsen mellem tubestørrelser 7 og 8 mm.
Patienternes oplevelse af gener i halsen aftog over timer, men enkelte havde fortsat enten ondt i halsen eller oplevede hæshed ud over de 4 døgn. Se Figur 2:
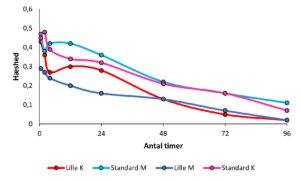
Diskussion
Formålet med dette studie var, at vise hvorvidt størrelsen på endotrachealtuben påvirker patienters oplevelse af ondt i halsen og hæshed i forbindelse anæstesi. Resultaterne bekræfter den begrænsede eksisterende evidens for effekten af at reducere tubestørrelsen på patienternes oplevelse af ondt i halsen og hæshed. Kønsforskelle blev bekræftet i forhold til sværhedsgraden af patienternes oplevelse af ondt i halsen og hæshed efter intubation, dog oplevede både kvinder og mænd, at den mindre tubestørrelse generelt gav færre gener efter intubation.
Der var forskelle på hvordan tubestørrelsen påvirkede de to køn, da kvinder angav flere gener i form af ondt i halsen, hvorimod mænd oplevede flest gener i forhold til hæshed. Samtidig er det ikke uvæsentlig, at disse gener i flere tilfælde varer i op til 96 timer efter ekstubering og måske endnu længere. En mindre tubestørrelse end standardstørrelsen under anæstesien gav dog færre gener hos både kvinder og mænd. Der var ingen forskel mellem de fire grupper i forhold til faktorer som anæstesiens varighed, PONV, egne tænder eller blodspor på tuben ved ekstubation, som tidligere har været angivet som mulige årsager til ondt i halsen og hæshed (6, 8). Derfor udleder vi, at disse faktorer ikke har nogen indflydelse på patienternes oplevelse af gener i halsen efter endt intubation.
Alt i alt har resultaterne og indsamling af data til studiet skærpet vores opmærksomhed på flere ting. Der er behov for en ændring af praksis i forhold til valg af tubestørrelse til elektiv kirurgi. Fremtidig standard bør, baseret på undersøgelsens resultater, ændres til, at kvinder intuberes med størrelsen 6 mm og mænd med 7 mm endotracheal tube for patienter uden andre comorbiditeter, såsom høje ASA scorer. Hvorvidt der med samme resultat kan reduceres yderligere i tubestørrelserne, vil kræve yderligere studier. Betænkelighederne i forhold til at reducere i tubestørrelsen, har tidligere været risikoen for at påvirke ventilationen og muligheden for at kunne suge i tuben. Vi har ikke registreret f.eks. peak trykket undervejs i anæstesien i forbindelse med studiet, blot registreret på anæstesiskemaet som vanligt og ikke oplevet nogen ændring og ikke haft problemer i forhold til sugning. Det at måle cuff-tryk har øget vores opmærksomhed på, hvor meget luft vi fylder i ballonen og vi har reduceret trykket betydeligt til fordel for vore nuværende patienter, sammenlignet med tidligere, da vi tidligere udelukkende kontrollerede cuffen ved palpationsmetoden og stolede på vores erfaring i forhold til dette. I forhold til den anvendte litteratur er det tidligere vist, at cuff-tryk mellem 20 og 30 cm H2O er det optimale (10). Da en relativ stor del af vore patienter oplevede gener i op til 96 timer efter deres operation, bør det fremover fremgå af skriftlig og mundtlig forberedelse for patienterne til elektiv kirurgi, at de kan forvente en vis grad af gener i form af ondt i halsen eller hæshed de første dage efter deres operation, også selvom denne ikke omfatter operation i halsen.
Hvorvidt en endnu mindre tubestørrelse vil have endnu større effekt på patienternes positive oplevelse af gener i halsen efter intubation til elektiv kirurgi vil kræve et nyt studie med dette formål. Dog skal man samtidig være sikker på at kunne opretholde den nødvendige ventilationen og at patienternes sikkerhed stadig er højeste prioritet. Det kan være et stort mål at ændre procedurer i et helt afsnit, men opmærksomhed på denne lille ændring, samt vedholdenhed i at opnå det bedste resultat for patienterne vil rykke det sidste stykke.
Studiets styrker og svagheder
Dette studie har en stor styrke i dets design som et randomiseret, dobbelt blindet studie. Ydermere blev der taget højde for varianter, som kan påvirke patienternes luftvej undervejs i anæstesien. Cuff-trykket blev holdt stabilt mellem 20 – 30 cm H2O under hele anæstesien og patienterne blev ekskluderet, hvis der var behov for mere end to intubationsforsøg, da tidligere studier har angivet blandt andet cuff-trykket som en risikofaktor for udvikling af ondt i halsen og hæshed (7,10). Derudover målte vi patienternes oplevelser af gener i halsen i op til 96 timer efter anæstesiafslutningen, sammenlignet med tidligere studier som kun målte gener over de første 2 timer efter anæstesiafslutningen (1).
En svaghed ved dette studie var, at ikke alle patienter, som blev overvejet til deltagelse i dette studie, men som blev ekskluderet, blev tilstrækkeligt beskrevet, pga. at der var flere anæstesiologer involveret i inklusion af patienterne og derfor mangler vi en detaljeret opgørelse over, hvor mange egnede patienter der har afslået at deltage.
Konklusion
Dette studie har vist, at valg af mindre tubestørrelse: 6,0 mm til kvinder og 7,0 mm til mænd, giver færre gener i form af en reduceret oplevelse af ondt i halsen og hæshed i efterforløbet af en elektiv operation. Samtidig har vi vist, at både kvinder og mænd har flere gener efter standard tubestørrelsen end efter den mindre størrelse, og at gener varer i længere tid end tidligere påvist i litteraturen.
Anerkendelser
Jeg vil gerne sende en stor tak til de deltagende patienter, til mine kollegaer, som har lagt et stort arbejde i indsamling af data og til mine medforfattere af den oprindelige artikel offentlig gjort i Journal of Clinical Medicine den 13. december 2019 under titlen “How does tube size affekt patients experience of postoperative sore troat and hoarseness?” (15)
Referencer
- Jaensson, M.; Olowsson, L.L.; Nilsson, U. Endotracheal tube size and sore throat following surgery: A randomized-controlled study. Acta Anaesthesiol. Scand. 2010, 54, 147–153. [CrossRef] [PubMed]
- Biro, P.; Seifert, B.; Pasch, T. Complaints of sore throat after tracheal intubation: A prospective evaluation. Eur. J. Anaesthesiol. 2005, 22, 307–311. [CrossRef] [PubMed]
- El-Boghdadly, K.; Bailey, C.R.; Wiles, M.D. Postoperative sore throat: A systematic review. Anaesthesia 2016, 71, 706–717. [CrossRef] [PubMed]
- Jaensson, M.; Gupta, A.; Nilsson, U.G. Risk factors for development of postoperative sore throat and hoarseness after endotracheal intubation in women: A secondary analysis. AANA J. 2012, 80, S67–S73. [PubMed]
- Hu, B.; Bao, R.; Wang, X.; et al. The size of endotracheal tube and sore throat after surgery: A systematic review and meta-analysis. PLoS ONE 2013, 8, e74467. [CrossRef] [PubMed]
- Farrow, S.; Farrow, C.; Soni, N. Size matters: Choosing the right tracheal tube. Anaesthesia 2012, 67, 815–819. [CrossRef] [PubMed]
- Ganason, N.; Sivanaser, V.; Liu, et al. Post-operative Sore Throat: Comparing the Monitored Endotracheal Tube Cuff Pressure and Pilot Balloon Palpation Methods. Malays. J. Med. Sci. 2019, 26, 132–138. [CrossRef] [PubMed]
- Stout, D.M.; Bishop, M.J.; Dwersteg, J.F. et al. Correlation of endotracheal tube size with sore throat and hoarseness following general anesthesia. Anesthesiology 1987, 67, 419–421. [CrossRef] [PubMed]
- Jaensson, M.; Gupta, A.; Nilsson, U.G. Gender differences in risk factors for airway symptoms following tracheal intubation. Acta Anaesthesiol. Scand. 2012, 56, 1306–1313. [CrossRef] [PubMed]
- Ünsal, Ö.; Seyhun, N.; Türk, B. et al. The Evaluation of Upper Airway Complications Secondary to Intubation: Cuff Pressure Manometer Versus Conventional Palpation Method. Med. Bull. Sisli Etfal Hosp. 2018, 52, 289–295. [CrossRef] [PubMed]
- Karmali, S.; Rose, P. Tracheal tube size in adults undergoing elective surgery—A narrative review. Anaesthesia 2020, 75, 1529–1539. [CrossRef] [PubMed]
- Hagberg, C.; Artime, C. Airway management in the adult. In Miller’s Anesthesia; Elsevier: New York, NY, USA, 2014; pp. 1647–1683.
- Harris, P.A.; Taylor, R.; Minor, B.L. et al. The REDCap Consortium: Building an International Community of Software Platform Partners. J. Biomed. Inform. 2019, 95, 103208. [CrossRef]
- Harris, P.A.; Taylor, R.; Thielke, R. et al. Research electronic data capture (REDCap)-A metadatadriven methodology and workflow process for providing translational research informatics support. J. Biomed. Inform. 2009, 42, 377–381. [CrossRef] [PubMed
- Christiansen, P.; pedersen, C. H.; Selter, H.; et al; How does tube size affect patients experiences of postoperative sore troat anh hoarseness? A randomised controlled blinded study. Journal of Clinical Medicine. 2019, 10, 5846
Artiklen er redigeret af redaktører fra Draabe-Nyt.