Abstract
Artikel beskriver et interventionsstudie som viste, at interventioner i forbindelse med overflytning af patienter fra intensiv til sengeafsnit havde effekt på enkelte områder. Interventionsstudiet bestod af tre faser: Baseline, intervention, samt effektmåling. Interventionerne omfattede planlægning af overflytning, plan for videreførelse af sygeplejen, og Follow-up samtaler efter overflytningen. Effektmålingen omfattede spørgeskemaundersøgelse blandt plejepersonalet og samtaler med patienter. Effektmålingen af interventionerne viste bl.a. at usikkerheden hos plejepersonalet på sengeafsnittet ved at modtage en intensiv patient faldt. Patienterne oplevede, at Follow-up samtalen, hvor det intensive forløb blev gennemgået, var positiv. Projektet viste også, at der fortsat er indsatsområder f.eks. medicinadministration, patientinformation og overleveringsrapporter.
Introduktion
Der er øget fokus på patientsikkerhed, hvor overflytning mellem intensiv- og sengeafsnit er ét af de områder, der kan true patientsikkerheden. Her er risiko for kommunikationsbrist, medicineringsfejl, længere hospitalsindlæggelser og dårligere patientpleje. Overflytningen er ikke kun kompliceret for patienten, men også for pårørende og sundhedspersonale (1,2). Patienter har fortalt, at de pga. manglende medinddragelse i overflytningen blev angste og forvirrede og at information og kommunikation kan afhjælpe dette (3,5).
Endvidere følte de og deres pårørende sig utrygge på sengeafsnittene, hvor der var mindre observation (3,4). Denne utryghed blev ofte forstærket af, at mange sengeafsnitssygeplejersker oplevede det som udfordrende at modtage intensivpatienter. Både intensiv- og sengeafsnitssygeplejersker udtrykte, at de så forskelle mellem de to afsnit inden for miljø, kompetencer og kommunikation (2,8). Det kunne dog også være en positiv oplevelse for patienterne at blive overflyttet, da de så det som fremgang i deres sygdomsforløb. Endvidere oplevede de sengeafsnittet som et roligere miljø, med mulighed for privatliv og større bevægelsesfrihed pga. mindre tilkobling til apparatur (4).
Follow-up fra intensiv kan måske forbedre overflytningen: Der er fundet højere overlevelsesrate, tidligere opdagelse af behov for genindlæggelse på intensivafsnit og reduktion af patienternes utryghed (5). I et svensk studie, hvor Follow-up blev udført 2, 6, og 12 måneder efter udskrivelse, gav patienterne udtryk for, at det havde bidraget positivt til deres rehabilitering (6).
På baggrund af ovenstående, igangsatte Intensivafsnit på Vejle Sygehus, et projekt hvis formål var, at inddrage patienter/pårørende i overflytningen, for at øge deres viden omkring planerne for den videre pleje og behandling. Derudover var formålet at øge samarbejdet med sengeafsnittene, med øget kommunikation omkring overflytningen og planerne for patienterne og herved fokus på patientsikkerhed og kompetenceudvikling.
Metode
Follow-up projektet var et prospektivt interventionsstudie inddelt i tre faser: Baseline, intervention samt effektmåling. Projektet blev gennemført fra 2017 til 2019. Det begyndte som et pilotprojekt på et medicinsk afsnit og blev efterfølgende gennemført på de øvrige sengeafsnit. Pilotprojektet omfattede en elektronisk spørgeskemaundersøgelse blandt plejepersonalet, for at afdække deres oplevede udfordringer ved at modtage en intensiv patient. Spørgeskemaet blev efterfølgende tilrettet og anvendt ved baseline og effektmåling. I pilotprojektet indgik også test af en samtaleguide til patienter, omhandlende at blive overflyttet til et sengeafsnit. I projektet deltog patienter, der opfyldte inklusionskriterierne: 18 år og derover, indlagt mere end 48 timer på intensiv samt habile. Eksklusionskriterier var kognitiv dysfunktion, ophør af aktiv terapi samt langtidsindlagte patienter (indlagt over 10 døgn), hvor der allerede var iværksat overflytningsinitiativer.
Baseline
Plejepersonale
Det tilrettede elektroniske spørgeskema blev primo 2018 sendt til plejepersonalet på syv sengeafsnit. Der var mulighed for at tilføje kommentarer til hvert spørgsmål.
Patienter
Med afsæt i samtaleguiden gennemførte projektgruppen primo 2018, patientsamtaler ca. 24 timer efter overflytning til sengeafsnittet. Inden samtalen sammenholdt intensivsygeplejersken patientens journal for det seneste døgn med udskrivningsresumeet med fokus på plejen. Formålet var at få afdækket behov for assistance og sparring, samt vurdere anvendeligheden af resumeet fra intensiv afsnittet. Inden patientsamtalen havde intensivsygeplejersken en kort dialog med patientens kontaktsygeplejerske, for gensidig sparring og drøftelse af evt. specifikke problemstillinger relateret til patienten. I forbindelse med samtalen fik patienten pjecen: Om at have været indlagt på intensiv afsnit udleveret og kort gennemgået. Alle samtaler blev digitalt optaget og transskriberet. Efter samtalen fik patienten udleveret et spørgeskema med åbne spørgsmål, om udbyttet af samtalen og oplevelsen af overflytningen. Patienten blev opfordret til at returnere skemaet, inden udskrivelse fra sygehuset eller lige efter hjemkomst.
Interventioner
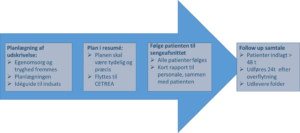
Ultimo 2018 blev interventioner baseret på data fra baseline og patientsamtaler igangsat (fig.1). Interventionerne blev operationaliseret, så alle intensivsygeplejersker kunne udføre dem. Der blev fokuseret på fire områder:
- Planlægningen af udskrivelsen med en idéguide til, hvad intensivsygeplejersken kunne iværksætte: besøg på sengeafsnittet, oplyse patient og pårørende om sengeafsnittets døgnrytme, støtte patienten i egenomsorg m.v.
- Plan. Intensivresumeet blev udarbejdet i samarbejde med patienten og målrettet modtagende sygeplejerske på sengeafsnittet.
- Alle patienter skulle følges på sengeafsnittet af en intensivsygeplejerske.
- Follow-up samtaler ca. 24 timer efter overflytningen.
Effektmåling: Plejepersonale
Effektmålingen blev udført forår 2019 med gentagelse af spørgeskemaundersøgelsen blandt plejepersonalet på de involverede afsnit.
Dataanalyse
Kvalitative data blev analyseret vha. Kvale’s meningskondenserende metode og indholdsanalyse (7). Kvantitative data blev analyseret med deskriptiv statistik.
Etik
Projektet blev gennemført uden kontrolgruppe, da ingen patienter skulle stilles ringere som følge af projektet. Projektet havde karakter af kvalitetsudvikling og krævede derfor ikke tilladelse fra De Videnskabsetiske Komitéer. Det blev anmeldt til Datatilsynet via Sygehus Lillebælts paraplyanmeldelse. Patienterne fik gennemgået projektet forud for overflytningen og der blev indhentet skriftligt patientsamtykke, til gennemførelse af patientsamtaler og journalgennemgang.
Resultater
Baseline
Patientsamtaler
I alt 13 patienter blev inkluderet og samtalerne varede mellem 30-60 minutter. I analyse af data fremkom tre temaer: Den nærmeste fremtid, modtagelsen på sengeafsnittet samt information/kommunikation til sengeafsnittet.
Den nærmeste fremtid
Halvdelen af patienterne fandt det positivt at blive overflyttet til sengeafsnittet. Én udtalte:
Modtagelsen på sengeafsnittet
Godt halvdelen oplevede, at modtagelsen var positiv, og én udtrykte:
Information/kommunikation til sengeafsnittet
De fleste patienter fandt informationen tilstrækkelig. Nogle få fandt den utilstrækkelig:
Patientspørgeskema
12 af de 13 inkluderede patienter fik spørgeskemaet udleveret og heraf blev syv returneret. Alle patienter oplevede samtalen som noget positivt. Der blev brugt ord som: God oplevelse, dejligt at få forløbet gennemgået og forklaret, godt at få pjecen – giver svar på tanker og spørgsmål, dejligt at blive fulgt på afdelingen. Derudover kom udsagn som: Usikker på fremtiden, at overflytningen havde været en omvæltning, som de skulle vænne sig til samt utryghed når de blev ladt alene.
Baseline og effektmåling: Plejepersonale
Spørgeskemaet blev sendt til 170 plejepersonaler, og 57% besvarede. Ved effektmålingen 12 måneder senere blev der sendt til 96 plejepersonaler (alle fra baseline, der fortsat var ansat), og her besvarede 56%. Andelen, der havde passet en intensiv patient, var i begge målinger 80%. Plejepersonalets oplevelse af ”Altid/ofte” at være usikker på noget ved modtagelse af patienten faldt fra baseline til effektmåling (tabel 1).
| N (%) | Baseline | Effektmåling | ||
| Altid | 2 | (2) | 0 | |
| Ofte | 22 | (25) | 8 | (19) |
| Sjældent | 59 | (66) | 30 | (71) |
| Aldrig | 3 | (3) | 4 | (10) |
| Ved ikke | 3 | (3) | 0 | |
Tabel 1: Hvor ofte oplever du at være usikker på noget ved modtagelsen af patienten?
Usikkerheden vedrørende behandling og behandlingsniveau faldt, mens den steg med hensyn til forbindingsskift (tabel 2).
| N (%) | Baseline | Effektmåling | |||
| Medicin | 43 | (54) | 19 | (56) | |
| Tid for anlæggelse af f.eks. CVK | 29 | (36) | 12 | (35) | |
| Plan for plejen | 16 | (20) | 6 | (18) | |
| Næste forbindingsskift | 12 | (15) | 8 | (24) | |
| Behandling f.eks. FiO2, Væske | 29 | (36) | 9 | (26) | |
| Information til pårørende | 22 | (28) | 8 | (24) | |
| Behandlingsniveau | 17 | (21) | 4 | (12) | |
| TOKS ordination* | 21 | (26) | 8 | (24) | |
| Andet | 11 | (14) | 4 | (12) | |
Mulighed for flere svar.
*TOKS (tidlig opsporing af kritisk sygdom): ved fravigelse af TOKS algoritmen skal der ordineres acceptabel TOKS værdier.
Tabel 2. Inden for hvilke områder kan du være usikker, når du modtager en patient fra intensiv?
I intensivresumeet indgår blandt andet en plan for den videre pleje. Af besvarelserne fremgik, at resumeet efter interventionerne blev vurderet til at være mere anvendeligt (tabel 3).
| N (%) | Baseline | Effektmåling | ||
| Hvor ofte oplever du, at sygeplejeresuméet er anvendeligt? | ||||
| Altid | 26 | (31) | 25 | (61) |
| Ofte | 43 | (52) | 11 | (27) |
| Sjældent | 7 | (8) | 1 | (2) |
| Aldrig | 1 | (1) | 0 | |
| Ved ikke | 6 | (7) | 4 | (10) |
| I hvor høj grad oplever du, at planen i resuméet er anvendelig? | ||||
| I høj grad | 17 | (22) | 19 | (48) |
| I nogen grad | 51 | (65) | 13 | (33) |
| I ringe grad | 4 | (5) | 3 | (8) |
| Aldrig | 1 | (1) | 0 | |
| Ved ikke | 6 | (8) | 5 | (13) |
| Hvor ofte oplever du, der er en plan for behandlingen? | ||||
| Altid | 10 | (13) | 10 | (24) |
| Ofte | 40 | (51) | 21 | (51) |
| Sjældent | 10 | (13) | 3 | (7) |
| Aldrig | 2 | (3) | 0 | |
| Ved ikke | 17 | (22) | 7 | (17) |
| Hvor ofte oplever du, at patienter er tilstrækkelig informeret? | ||||
| Altid | 11 | (14) | 13 | (31) |
| Ofte | 54 | (68) | 21 | (51) |
| Sjældent | 6 | (8) | 3 | (7) |
| Ved ikke | 8 | (10) | 4 | (10) |
Tabel 3: Information
Derudover oplevede sygeplejerskerne, at patienterne fortsat gav udtryk for, at de var utrygge: 26% i effektmålingen mod 21% i baseline.
Ud over de kvantitative besvarelser havde sygeplejerskerne en del kommentarer, som blev tematiseret i seks temaer (tabel 4).
| Tema: | Baseline: | Effektmåling: |
| 1.Medicin | ”Det er svært at finde ud af, hvad der er givet af medicin f.eks. antibiotika, da vi har forskellige uddelingstidspunkter, og intensiv ikke bruger Cosmic* administrationsliste”.
”Medicin er ikke lagt ind i modulet og bliver det sjældent straks i forbindelse med overflytning”. |
”Det er meget svært at følge diverse ordinationer og gennemskue, hvorvidt patienten har fået den ordinerede medicin”.
”Der er dog stadig ofte tvivl omkring medicinen, hvornår denne skal gives osv.” |
| 2.Information om overflytningen | ”Patienterne og deres pårørende mangler information om, hvad der er af fysiske ændringer dvs. fler-sengsstuer, ikke så tæt observation, sygeplejersken har flere patienter”.
”Forventninger til pleje, når man kommer på sengeafsnit. Dog specielt i forhold til pårørende, som ofte ikke kan forstå, at sygeplejerskerne på sengeafsnittene ikke kan være ligeså meget til stede som på Intensiv”.
|
”De kan godt generelt opleves “fyldte” efter ophold på intensiv. Derfor er det ikke alle informationer, de har fanget, fordi der er så meget andet som fylder, når man er intensivpatient”.
”De bør forsøges at gøre mere parate til overgangen, fx info om, at vi ikke har en til en pleje”. ” Patienten kan have glemt informationerne – har brug for repetition”. |
| 3.Opbyggelse af relationer | ”Patient og pårørende forventer, at sygeplejersken på stamafdelingen kender alt til det intensive forløb, og når det ikke er tilfældet, er det svært at etablere en tillidsfuld relation. Det starter med ”Det burde I vide- det kunne de godt på Intensiv”. Dette i kombination med det meget nedsatte observationsniveau gør ofte relations-dannelsen vanskelig”.
”Ofte har patienten ikke forståelse af, at vi også passer andre patienter, som ikke nødvendigvis er på deres stue. De kommer ofte på enestue, så de mærker ikke, at der kan være travlt. Det samme gælder deres pårørende”. |
”Oplever ofte, at patienter bliver utrygge, når deres faste sygeplejersker forlader dem. Der er i hvert fald brug for, at modtagende sygeplejersker afsætter god tid til at modtage patienten. Så planlægningen er yderst vigtig”.
”Jeg oplever, at patienter – og især de pårørende – har meget brug for tryghed og information. De pårørende har meget svært ved, at vi ikke kan være omkring patienten hele tiden – og det er nok ofte værre for dem end for patienten”.
|
| 4.Fremtidige planer | ”Mangler ofte planer for saturation, sondemad osv. Planer ville være rart i større omfang, så man ikke skal starte med at lægge planer for en ukendt patient”.
”Mere detaljeret, især angående plejen den pågældende dag, hvor vi modtager patienten, hvad han har fået at spise, smerter, afføringsplan, ilt, psykisk osv.”. |
”Væskeskema er altid et stort problem – særligt når der måles udgift. Det er overblikket fx de sidste døgn, der er problematisk. Jeg oplever, at det dermed er svært at skabe kontinuitet, og vi i stedet starter på et nyt forløb”.
”Mere fokus på plan for patienten”.
|
| 5.Overvågningsudstyr | ”De fleste patienter er glade for at komme i sengeafdelingen, her er mere ro”.
”Pårørende er ofte utrygge, da der ikke er samme overvågning på et sengeafsnit”. ”Jeg oplever, at patienterne generelt er glade for at undvære den tekniske overvågning, men de mangler sygeplejerskens opmærksomhed”. |
”Især de pårørende kan være utrygge ved den mindre overvågning af deres kære”.
”Patienterne har ofte brug for der laves aftale om hyppige tilsyn”. |
| 6.Kommunikation mellem afsnit | ”Der bliver brugt mange forkortelser og vendinger, som vi ikke bruger i vores hverdag”.
”Jeg oplever sjældent, at der er et resume. Derimod er I rigtig gode til at ringe op og melde patienten og give alle de informationer, der er behov for”. ”Desuden kan det være problematisk, at vi ikke kan læse i samme journal samt se medicinen”. |
”Jeg oplever, at overleveringen er blevet meget bedre end tidligere – og jeres resume er meget brugbare”.
”Måske vil det være en ide, hvis sengeafsnittets personale inddrages i overflytningen og evt. mødet med de pårørende inden selve overflytningen”. ”Overflytningsnotatet, som bruges af intensiv, kan godt virke overskueligt”. |
*Cosmic er fælles EPJ for region Syddanmark
Tabel 4: Tematisering af sygeplejerskernes kommentarer fra spørgeskemaundersøgelserne.
Diskussion
Projektet viste en effekt af interventionerne på bl.a. plejepersonalets usikkerhed ved modtagelsen, at flere i høj grad fandt planen fra intensiv afsnit anvendelig, samt en stigning i, at de altid/næsten altid oplevede, at patienterne var tilstrækkelig informeret. Men der fremkom også fortsat indsatsområder, såsom patienternes utryghed, planer for den videre pleje samt information til patienter og pårørende. Patienterne gav udtryk for, at en opfølgende samtale efter overflytningen var positiv og kunne give dem svar på nogle spørgsmål, men også, at overflytningen havde været en omvæltning.
Fokus på overflytningen
At fokus på overflytningen har betydning fremgår også af litteraturen, hvor der ses, at sengeafsnitssygeplejerskerne har følt, at samarbejdet har været tilfredsstillende, når kommunikation mellem sygeplejerskerne har været god (2). Endvidere at et skriftligt resume fra intensivsygeplejersken kan betyde en mere sikker overlevering (10). At følge patienten på stamafsnittet samt give en kort mundtlig overlevering, har sandsynligvis også indflydelse på den mindre usikkerhed hos plejepersonalet. Dette genfindes i litteraturen, hvor der beskrives, at en verbal overlevering er med til at sikre en sikker overflytning og pleje af patienten (1,10).
I projektet sås fortsat en del usikkerhed, bl.a. på medicinområdet. To forskellige IT systemer kan betyde, at plejepersonalet har svært ved at få relevante og uddybende informationer. Mangel på information kan være udfordrende for sygeplejersker og medføre at de føler, at de ikke kan udføre en tilstrækkelig sygepleje. Dette kan true patientsikkerheden (2).
I interventionerne havde vi fokus på resumeet og planen heri. Det ser ud til at have haft effekt, selv om der fortsat er udfordringer. Et studie viser, at selvom intensivsygeplejersken målretter resumeet mod sengeafsnitssygeplejersker, finder modtageren ofte, at resumeet ikke er til hjælp i den videre pleje, bl.a. fordi det er svært at forstå (9). En undersøgelse fremhæver, at et overflytningsresume ofte mangler en plan, er for omfattende, og/eller har fokus på behandlingen på intensiv afsnit. Sengeafsnitssygeplejersker ønsker at få relevant information om den videre plan på sengeafsnittet og målrettet mod tiden lige efter overflytningen for at højne patientsikkerheden (2). Dette fremgik også i vores projekt, hvor plejepersonalet efterspurgte en kort opsamling i resumeet, da det ellers kunne virke uoverskueligt.
Patienternes usikkerhed ifm. overflytning
Patienternes udsagn om, at de var usikre på fremtiden i forbindelse med overflytningen genfindes i studier. Patienterne vil gerne have information om, hvad der skal ske efter overflytningen samt indsigt i deres eget sygdomsforløb, deres situation og fremtidsudsigterne (3,4). Patienterne følte, det var en omvæltning af komme på sengeafsnittet, samt at de var utrygge, når de blev ladt alene. Dette genfindes i litteraturen, hvor den lavere normering gør patienter utrygge, og de frygter at evt. tilbagefald ikke observeres (3,4).
Plejepersonalet oplevede også, efter interventionen, at patienterne var utrygge. Studier viser, at selvom patienterne føler sig godt forberedt på overflytningen, så ved de ikke, hvordan indlæggelsen skal forløbe der (1,3). Interventionen med, at intensivsygeplejersken følger patienten op på sengeafsnittet og møder plejepersonalet, kan være medvirkende til, at de oplevede at være mindre usikre på at modtage en intensiv patient. Litteraturen viser, at dialog face to face mellem sygeplejerskerne i forbindelse med overlevering af patienten, opleves som ligeværdig og mindre skræmmende for sengeafsnitspersonalet (9). At blive fulgt på stamafsnittet opfattede patienterne som noget positivt. Der er ikke fundet signifikant effekt af følgeskab af en intensivsygeplejerske ved overflytning (1), men flere studier påpeger, at patienterne føler sig forladte og svigtede i selve overflytningen, og at det er vigtigt for dem at have en sygeplejerske, som de kender, hos dem (3, 4).
Af patienternes spørgeskemaer fremgik, at den opfølgende samtale efter overflytningen havde været positiv. De gav udtryk for, at det var dejligt at få gennemgået forløbet på intensiv afsnit. Flere studier indikerer, at en opfølgende samtale efter et intensivforløb er af stor værdi i rehabilitering efter udskrivelse. Herudover at samtalerne kan give patienten en forståelse for hvilke problemer, de kan komme ud for efter intensivforløbet (6). Patienterne fremhævede den udleverede pjece, som de følte gav svar på mange spørgsmål, hvilket er i overensstemmelse med et studie der viser, at skriftlig materiale understøtter patienter i overflytningen (3).
Styrker og svagheder
Styrker ved undersøgelsen er inddragelse af både patienter og sygeplejersker, deltagelse af personale fra forskellige sengeafsnit, brug af både kvalitative og kvantitative metoder, samt før- og effektmåling sammenholdt med baseline. Svagheder er bl.a., at projektet er et single site studie, et lavt antal inkluderede patienter, eksklusion af langtidsindlagte patienter, og risiko for non-responderbias ved spørgeskemaundersøgelse.
Konklusion
Projektet viste, at målrettet arbejde med overflytning af intensivpatienter kan mindske sengeafsnitspersonalets usikkerhed og forbedre overflytningsrapporten og patientinformationen. Der er dog fortsat indsatsområder omkring patienttryghed, planer for videre pleje samt information til patienter og pårørende.
Implikationer for praksis
Baseret på projektets resultater, er interventionerne nu implementeret på intensivafsnit. Alle intensivsygeplejersker udfører Follow-up samtaler og den enkelte vurderer, om der er informationer, der skal dokumenteres og reageres på. Endvidere fandt vi også flere områder, vi skal arbejde videre med, bl.a. medicinadministration, væskeskemaer og resume i vores IT-systemer. En ny effektmåling blandt plejepersonale og spørgeskemaundersøgelse blandt patienterne, kunne være med til at afklare, om der er effekt af de ting vi fortsat har fokus på.
Forfattere:

Birgitte Høj, Intensivsygeplejerske, Specialeansvarlig sygeplejerske, Intensiv afsnit, Vejle Sygehus, Sygehus Lillebælt

Hanne Irene Jensen, Professor, Anæstesiologiske afdelinger, Sygehus Lillebælt

Ellen Thomsen, Intensivsygeplejerske, Souschef, Intensiv afsnit, Vejle Sygehus, Sygehus Lillebælt

Vinnie Siggaard Sønderkjær, Intensiv sygeplejerske, Intensiv afdeling, Vejle Sygehus, Sygehus Lillebælt
Artiklen er redigeret af faglige redaktører: Iben Tousgaard, Carsten Michel Petersen og Gitte Høj
Referencer:
1: Stelfox H T, Leigh J. P, Dodek P. M, et al. A multi-center prospective cohort study of patients transfers from the intensive care unit to the hospital ward. Intensive Care Med. 2017;43: 1485-94.
2: Enger R, Andershed B. Nurses’ experience of the transfer of the ICU patients to general wards: A great responsibility and a huge challenge. J Clin Nurs 2017; 27, e186-94.
3: Bjerregaard A, Dreyer P. Et kvalitativt studie af voksne patienters oplevelser. Nordisk sygeplejeforskning 2014; nr. 2, Vol. 4, 84–100.
4: Forsberg A, Lindgren E, Engström Å. Being transferred from an intensive care unit to a ward: Searching for the known in the unknown. International Journal of Nursing Practice 2011; 17, 110-6.
5: Jònasdòttir R. J, Klinke M. E, Jónsdóttir H. Integrative review of nurse-led follow-up after discharge form the ICU. Journal of Clinical Nursing 2015; 25, 20-37.
6: Åkerman E, Langius-Eklöf A. The impact of follow up visits and diaries on patient outcome after discharge from intensive care. A descriptive and explorative study. Intensive & critical Care nursing 2018; 49, 14-20.
7: Kvale S, Brinkmann S. Interview. Det kvalitative forskningsinterview som håndværk. 3 udgave, Hans Reitzels Forlag A/s, København 2015. p. 267-271.
8: Häggström M, Fjellner C, Öhman M, Holmström M. R. Ward visits – one essential step in intensive care follow –up. An interview study with critical nurses’ and ward nurses’. Intensive and Critical Care Nursing 2018; 49, 21-7
9: Bunkenborg G, HansenT.B, Hølge-Hazelton B. Handing over patients from the ICU to the general ward. A focused etnographical study of nurse´s communcation practice. J Adv. Nurs 2017; 73 3090-101.
10: Cognet S, Coyer F. Discharge practices for the intensive care patient. A qualitative exploration in the general ward setting. Intensive and Critical care nursing 2014; 30, 292-300.




